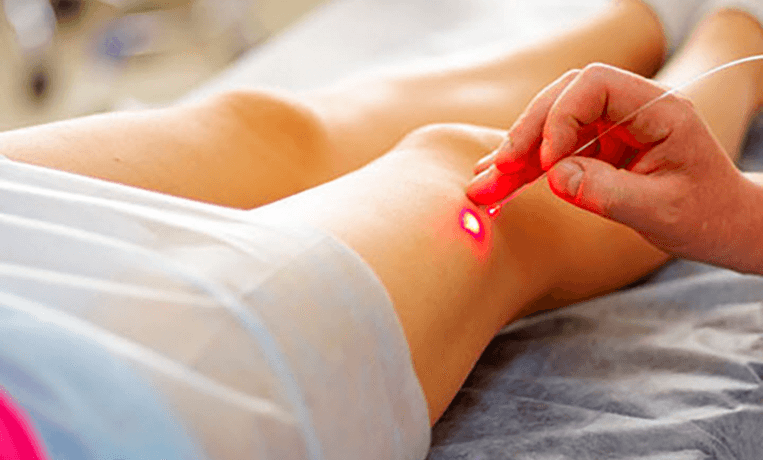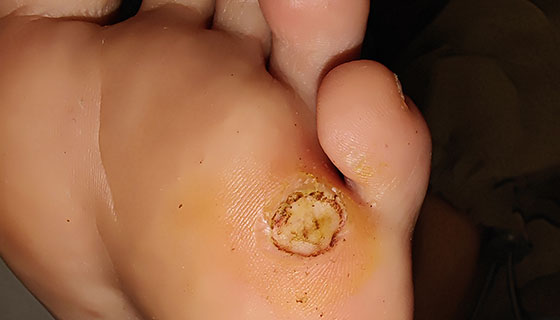
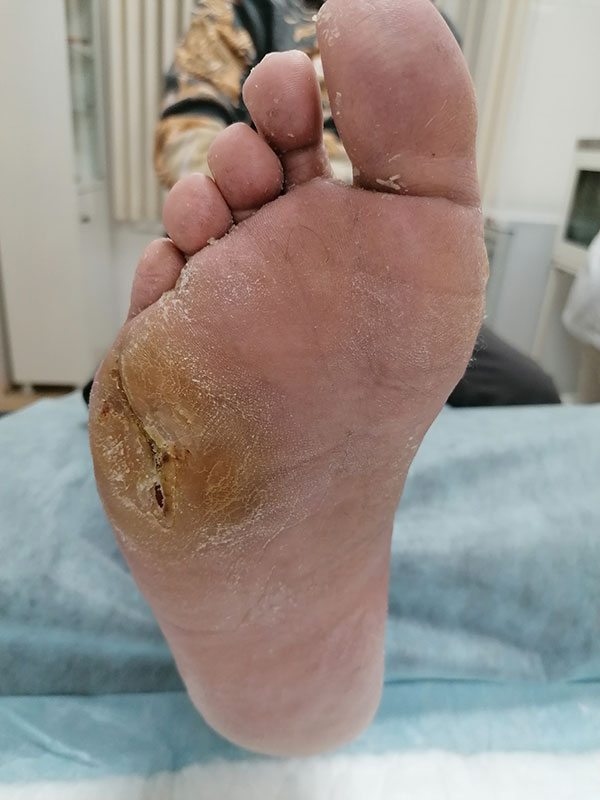
Диабетическая стопа — тяжелое осложнение сахарного диабета
Диабетическая стопа — серьезное и потенциально опасное осложнение сахарного диабета, которое требует пристального внимания как со стороны пациентов, так и медицинских специалистов. К сожалению, эта патология становится все более распространенной по мере роста заболеваемости диабетом во всем мире.
Согласно данным Международной федерации диабета, около 463 миллионов взрослых людей во всем мире живут с этим заболеванием, и ожидается, что к 2045 году это число возрастет до 700 миллионов. Среди этих пациентов примерно 15-25% в течение жизни сталкиваются с проблемой диабетической стопы. Более того, каждые 30 секунд где-то в мире происходит ампутация нижней конечности, связанная с данной патологией.
Своевременное лечение имеет решающее значение по нескольким причинам:
— предотвращение ампутаций. Раннее вмешательство поможет значительно снизить их риск, сохраняя качество жизни пациента и его мобильность;
— снижение риска инфекций. Своевременное лечение помогает предотвратить развитие серьезных инфекций, которые становятся опасными для жизни;
— уменьшение финансовой нагрузки. Лечение запущенных случаев диабетической стопы часто требует длительной госпитализации и дорогостоящих процедур, что создает значительную нагрузку на систему здравоохранения и пациента;
— улучшение прогноза. Раннее выявление и лечение повышают шансы на полное выздоровление и снижают вероятность рецидивов;
— сохранение качества жизни. Своевременное лечение позволяет пациентам сохранить независимость и избежать инвалидности.
Учитывая серьезность последствий и высокую распространенность этого осложнения, крайне важно, чтобы пациенты с диабетом регулярно проходили обследование стоп и немедленно обращались за медицинской помощью при появлении первых признаков проблем.
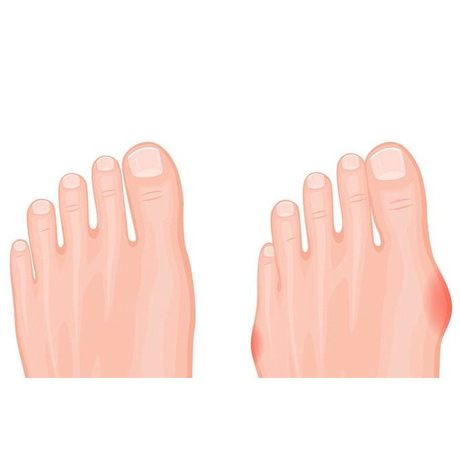
Какие причины развития
Основные причины развития:
— нейропатия. Повреждение нервов приводит к снижению чувствительности стоп, что увеличивает риск травм и инфекций;
— ангиопатия или поражение кровеносных сосудов, которое ухудшает кровоснабжение нижних конечностей, замедляя процессы заживления;
— нарушение иммунитета, когда высокий уровень глюкозы в крови снижает способность организма бороться с инфекциями;
— деформации стопы, в результате которой происходят изменения в структуре скелета. Они могут привести к неравномерному распределению давления и образованию мозолей и язв;
— травмы и микротравмы. Из-за сниженной чувствительности даже небольшие повреждения могут остаться незамеченными и привести к серьезным осложнениям.
Факторы риска развития у мужчин сводятся к следующему. Мужчины чаще курят, что усугубляет проблемы с кровообращением. Кроме того, существуют профессиональные риски. Например, мужчины чаще работают в условиях, связанных с повышенной вероятностью травматизма ног.
Играет роль и несоблюдение гигиены стоп. Мужчины реже уделяют внимание уходу за ногами, злоупотребляют алкоголем, имеют избыточный вес, который увеличивает нагрузку на ноги. Помимо этого, ситуацию усложняет распространенная гиподинамия.
Факторы риска у женщин относятся к ношению неудобной обуви. Женщины чаще носят обувь на высоком каблуке или с узким носком, что нередко приводит к деформации стопы. Отмечаются гормональные изменения, например, беременность и менопауза могут влиять на состояние сосудов и метаболизм.
Такие заболевания как остеопороз чаще встречаются у женщин, повышая риск переломов и деформаций стопы. Среди женского пола чаще распространены аутоиммунные заболевания, они усложняют течение диабета. Женщины более подвержены стрессу, который негативно влияет на контроль уровня глюкозы.
Общие факторы риска для обоих полов:
— длительность заболевания. Чем дольше пациент болеет диабетом, тем выше риск развития осложнений;
— плохой гликемический контроль. Постоянно повышенный уровень глюкозы в крови увеличивает риск развития всех осложнений;
— с возрастом риск развития диабетической стопы увеличивается;
— наличие других осложнений диабета: ретинопатия или нефропатия повышают риск развития проблем со стопами.
Важно! Диабетическая стопа — комплексное осложнение СД, возникающее в результате взаимодействия нескольких факторов. Понимание причин и факторов риска развития этого состояния крайне важно для эффективной профилактики и лечения.
Кто находится в группе риска
Рассмотрим основные категории людей, подверженных повышенному риску развития синдрома диабетической стопы.
- Пациенты с длительным стажем СД. Чем дольше человек живет с болезнью, тем выше вероятность развития осложнений. Особенно высокому риску подвержены люди, болеющие диабетом более 10 лет.
- Лица с плохо контролируемым уровнем глюкозы. Постоянно повышенный уровень сахара в крови приводит к повреждению нервов и кровеносных сосудов, что является ключевым фактором в развитии синдрома диабетической стопы.
- Люди с нарушением кровообращения в нижних конечностях. Ангиопатия, характерная для СД, ухудшает кровоснабжение, замедляя процессы заживления и повышая риск инфекций.
- Пациенты с нарушением зрения. Ухудшение зрения, часто сопутствующее диабету, затрудняет самостоятельный осмотр и уход за ногами.
- Лица, перенесшие ампутации или язвы в прошлом. Наличие подобных проблем в анамнезе значительно повышает риск их повторного возникновения.
- Пожилые люди. С возрастом риск развития осложнений, включая проблемы со стопами, увеличивается.
- Пациенты с почечной недостаточностью. Диабетическая нефропатия часто сопутствует другим микрососудистым осложнениям, включая проблемы с ногами.
Основные симптомы
Распознавание ранних симптомов и своевременное обращение к врачу крайне важны для предотвращения развития этого состояния. Рассмотрим основные симптомы и проявления диабетической стопы.
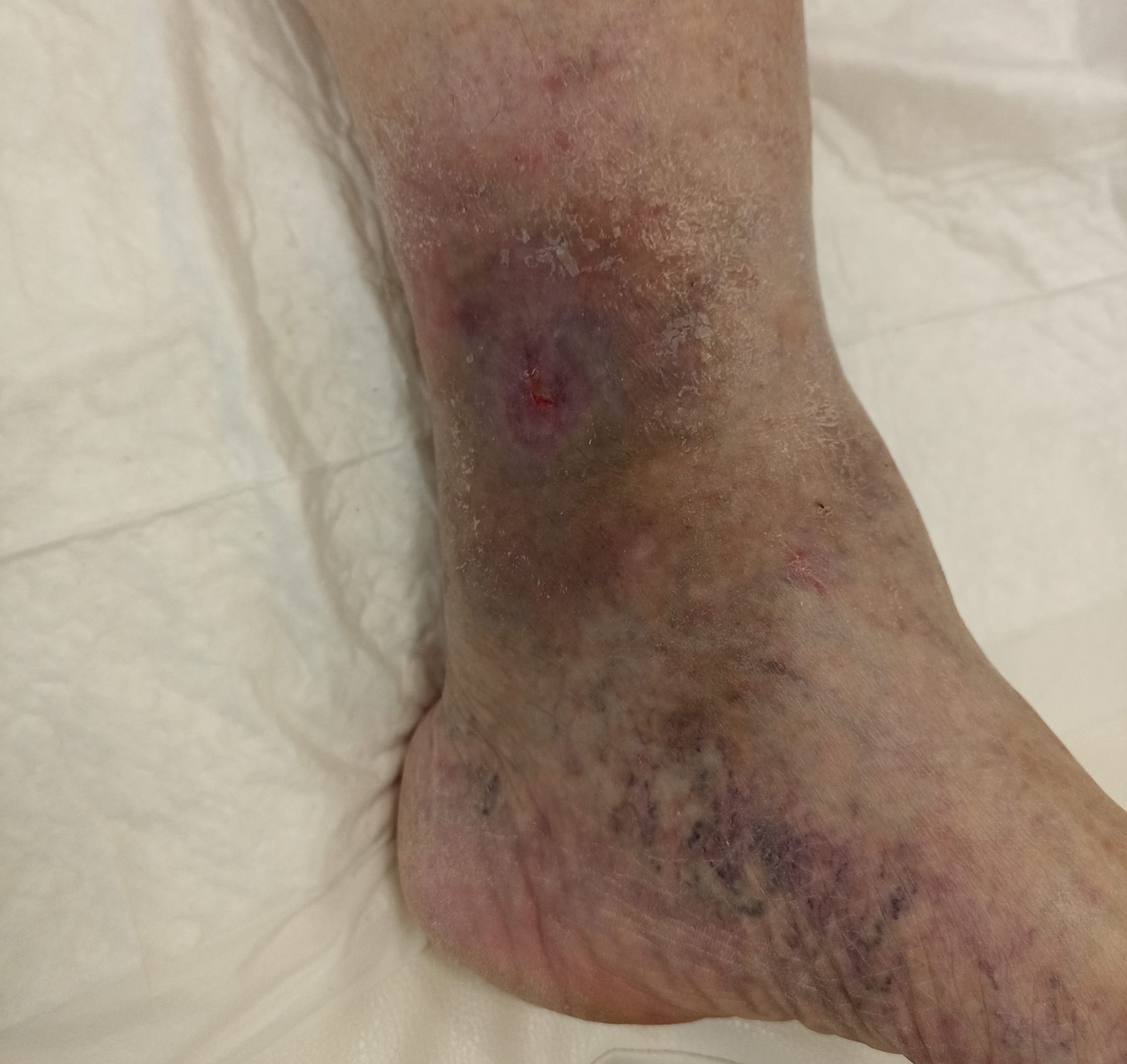
Один из первых признаков — изменение кожных покровов. Кожа становится сухой и шелушащейся, появляются трещины, особенно на пятках. Также может наблюдаться покраснение или побледнение, образование мозолей и натоптышей.
Нарушения чувствительности также характерный симптом синдрома диабетической стопы. Пациенты отмечают снижение или полную потерю чувствительности к боли, теплу или холоду. Часто возникает ощущение покалывания или “ползания мурашек”, а также онемение пальцев или всей стопы.
Деформации стопы – еще один важный признак. Может изменяться ее форма, развиваться плоскостопие или появляться выпуклости. Нередко наблюдается искривление пальцев, которые принимают молоткообразную форму. Ногтевые пластинки утолщаются.
Нарушения кровообращения проявляются похолоданием стоп, бледностью или синюшностью кожных покровов. Характерным признаком является замедленное заживление ран и ссадин.
Инфекционные проявления включают появление язв или ран, которые долго не заживают. Вокруг ран может наблюдаться покраснение и отек, а также выделения с неприятным запахом. Пациенты часто жалуются на боль при ходьбе или в состоянии покоя, а также на ощущение жжения или покалывания.
Изменения ногтей также являются характерным симптомом. Ногтевые пластинки утолщаются и деформируются, меняют цвет (желтеют или темнеют), становятся ломкими и расслаиваются. Нарушения потоотделения приводят к повышенной сухости кожи, что в свою очередь вызывает появление трещин.
Диабетическую стопу часто сопровождают нарушения походки. Пациенты начинают прихрамывать из-за деформации стопы или болевых ощущений, а также испытывать неустойчивость при ходьбе.
Важно! Симптомы могут проявляться постепенно и незаметно для пациента, особенно при нарушении чувствительности. Поэтому людям с диабетом необходимо регулярно осматривать стопы и проходить профилактические осмотры у врача.
Механизм развития
Патологический процесс включает в себя несколько важных механизмов, которые приводят к формированию характерных поражений стоп. К ним относятся:
- Диабетическая нейропатия. Одним из основных факторов развития диабетической стопы является поражение нервной системы. Хроническая гипергликемия приводит к повреждению как крупных, так и мелких нервных волокон. В результате развивается:
— Сенсорная нейропатия, при которой снижается чувствительность стоп к боли, температуре и давлению. Пациенты могут не замечать мелкие травмы, ожоги или потертости, что увеличивает риск развития язв;
— Моторная нейропатия, когда нарушается иннервация мышц стопы, что приводит к их атрофии и деформации стопы. Формируются характерные изменения, молоткообразные пальцы, выступающие головки плюсневых костей, что создает зоны повышенного давления;
— Автономная нейропатия, при которой нарушается потоотделение, кожа становится сухой и склонной к образованию трещин.
- Микро- и макроангиопатия. Характеризуется поражением сосудов различного калибра и играет важную роль в патогенезе диабетической стопы:
— Микроангиопатия — утолщение базальной мембраны капилляров приводит к нарушению микроциркуляции и тканевой гипоксии;
— Макроангиопатия — атеросклеротическое поражение крупных артерий нижних конечностей усугубляет ишемию тканей.
- Нарушение иммунного ответа. Гипергликемия негативно влияет на функцию лейкоцитов, снижая их способность к фагоцитозу и хемотаксису. Это повышает восприимчивость тканей к инфекциям и замедляет процессы заживления.
- Гликирование белков. Избыток глюкозы в крови приводит к неферментативному гликированию белков, в том числе коллагена. Это снижает эластичность тканей и их способность к регенерации.
- Нарушение биомеханики стопы. Деформации стопы, вызванные нейропатией и изменением структуры тканей, приводят к перераспределению нагрузки на стопу. Формируются зоны избыточного давления, где наиболее вероятно образование язв.
- Инфекционные осложнения. На фоне нарушенного кровоснабжения, сниженного иммунитета и повреждения кожных покровов значительно возрастает риск развития инфекционных осложнений. Инфекция может быстро распространяться на глубокие ткани, вплоть до костей.
- Нейроостеоартропатия (стопа Шарко). В некоторых случаях развивается тяжелая деструкция костей и суставов стопы, приводящая к грубой деформации и инвалидизации.
Какие бывают осложнения
Осложнения диабетической стопы представляют — серьезная медицинская проблема, которая способна привести к сильному ухудшению качества жизни пациента и даже к инвалидизации.
Различных осложнений много, но мы выделим основные виды, которые чаще всего возникают при этом состоянии:
Язвенные поражения или трофические язвы стоп. Они возникают в результате незамеченных травм, избыточного давления на определенные участки стопы или нарушения кровоснабжения. Язвы бывают поверхностными или глубокими, затрагивают подкожную клетчатку, мышцы и даже кости.
Инфекционные осложнения. На фоне сниженного иммунитета и нарушенного кровоснабжения язвы часто инфицируются, вызывая:
— Абсцессы – ограниченные гнойные скопления;
— Остеомиелит – воспаление костной ткани;
— Гангрену – омертвение тканей.
Хронический остеомиелит. Это тяжелое осложнение, при котором инфекция поражает костную ткань. Патология трудно поддается лечению и может привести к ампутации конечности с дальнейшей инвалидизацией пациента.
Гангрена. В случае критического нарушения кровоснабжения или распространения инфекции развивается гангрена — омертвение тканей. Различают сухую (ишемическую) и влажную (инфицированную) гангрену. Это осложнение часто требует хирургического вмешательства, вплоть до ампутации.
Сепсис. При распространении инфекции в кровоток есть риск развития сепсиса — системной воспалительной реакции организма на инфекцию. Это жизнеугрожающее состояние требует немедленного интенсивного лечения.
Важно! Многие из этих осложнений взаимосвязаны и могут усугублять друг друга. Например, инфекция ускоряет развитие гангрены, а нейроостеоартропатия увеличивает риск образования язв.
Классификация, стадии развития
Наиболее распространенной является классификация Вагнера-Меггитта, которая выделяет стадии диабетической стопы:
Стадия 0: Отсутствие явных повреждений, но есть риск их развития.
Стадия 1: Поверхностная язва без вовлечения подкожной клетчатки.
Стадия 2: Глубокая язва, проникающая до сухожилий или капсулы сустава.
Стадия 3: Глубокая язва с вовлечением костей и/или развитием остеомиелита.
Стадия 4: Ограниченная гангрена (пальцев или части стопы).
Стадия 5: Распространенная гангрена всей стопы.
Другая важная классификация – стадии по патогенетическому типу поражения:
- Нейропатическая форма — характеризуется потерей чувствительности, деформацией стопы и образованием язв в местах повышенного давления.
- Ишемическая форма — связана с нарушением кровоснабжения, проявляется болью при ходьбе, трофическими нарушениями и риском развития гангрены.
- Нейроишемическая форма — сочетает признаки обеих предыдущих форм и считается наиболее тяжелой.

Методы диагностики
Методы диагностики синдрома диабетической стопы направлены на выявление нарушений чувствительности, кровоснабжения и структурных изменений стопы. Основные диагностические подходы включают:
Клиническое обследование: осмотр стоп, оценка пульсации на артериях, проверка чувствительности с помощью монофиламента и камертона. Врач оценивает состояние кожи, наличие деформаций, язв или признаков инфекции.
Инструментальные методы: допплерография и дуплексное сканирование сосудов нижних конечностей позволяют оценить кровоток и выявить стенозы или окклюзии артерий. Рентгенография стоп помогает обнаружить костные деформации и признаки остеомиелита.
Лабораторные исследования: общий анализ крови, определение уровня гликированного гемоглобина, С-реактивного белка и других маркеров воспаления помогают оценить общее состояние пациента и выявить признаки инфекции.
Микробиологическое исследование: при наличии язв или признаков инфекции проводится посев отделяемого для определения возбудителя и его чувствительности к антибиотикам.
Термометрия: измерение температуры кожи стоп может помочь выявить скрытое воспаление на ранних стадиях.
Биотензометрия: оценка распределения давления на стопу при ходьбе помогает выявить зоны повышенного риска образования язв.
Транскутанная оксиметрия: измерение парциального давления кислорода в тканях позволяет оценить степень ишемии и прогнозировать заживление язв.
Ангиография: золотой стандарт в диагностике поражений артерий, позволяющий детально оценить состояние сосудистого русла и планировать реваскуляризацию.
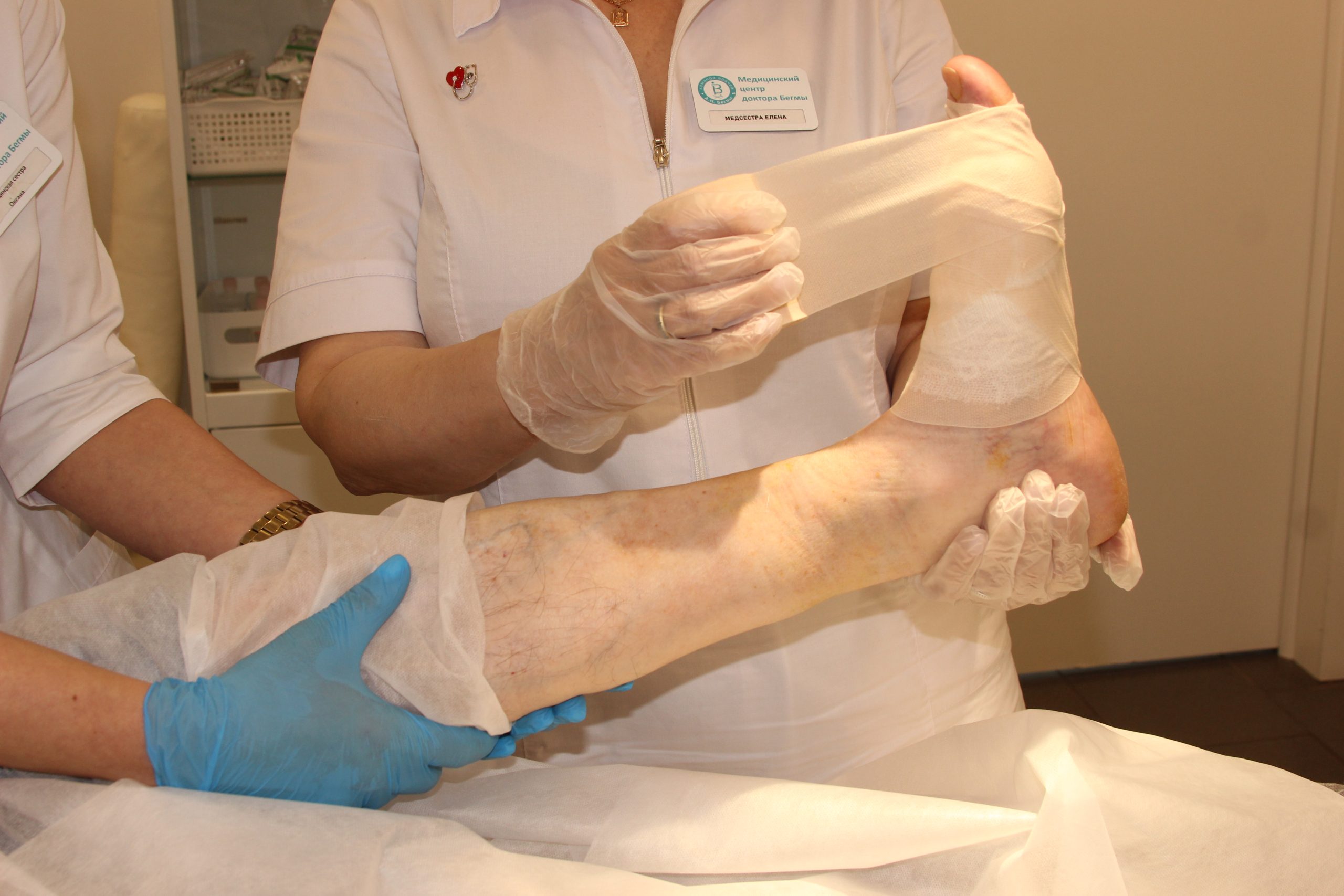
Лечение диабетической стопы
Терапия заболевания должна выстраиваться с учетом основных причин развития, а не только борьбы с симптомами. Схема лечения диабетической стопы выстраивается с учетом устранения основных патогенетических механизмов и предотвращения прогресса.
Основные направления:
- Контроль гликемии. Фундаментальная основа лечения — достижение и поддержание целевых показателей глюкозы крови. Это получается путем оптимизации инсулинотерапии или приема пероральных сахароснижающих препаратов, а также соблюдения диеты и регулярного мониторинга уровня глюкозы в зависимости от стадии заболевания.
- Разгрузка пораженной конечности. Снижение механической нагрузки на стопу играет важнейшую роль в заживлении язв и предотвращении их рецидивов. Для этого используются специальные разгрузочные повязки, ортопедическая обувь, костыли или кресла-коляски в зависимости от тяжести поражения.
- Местное лечение язв. Включает в себя регулярную обработку раневой поверхности, удаление некротических тканей (дебридмент), использование современных раневых покрытий, способствующих заживлению. При необходимости применяются топические антисептики и антибактериальные препараты.
- Системная антибиотикотерапия. При наличии признаков инфекции назначаются антибиотики с учетом чувствительности выделенных микроорганизмов. Лечение часто бывает длительным и требует комбинации препаратов, особенно при остеомиелите.
- Улучшение кровоснабжения. При выявлении критической ишемии конечности проводятся реваскуляризирующие операции – эндоваскулярные вмешательства (ангиопластика, стентирование) или открытые шунтирующие операции. Также применяются медикаментозные методы улучшения микроциркуляции.
- Коррекция нейропатии. Используются препараты, улучшающие проведение нервного импульса и метаболизм нервной ткани (альфа-липоевая кислота, витамины группы В, габапентин).
Важно! Обязательным пунктом в программе терапии остается работа с пациентом, направленная на повышение мотивации к лечению и обучение навыкам самоконтроля.
Вопросы и ответы
Нужна ли профилактика заболевания?
Качественная профилактика — неотъемлемая часть пути на выздоровление. Обязателен регулярный самоконтроль уровня глюкозы крови и поддержание его в целевом диапазоне. Пациенту необходимо проводить ежедневный осмотр стоп на предмет повреждений, потертостей или изменения цвета кожи.
Играет ли роль гигиена ног для лечения диабетической стопы?
Не менее важен правильный уход за ногами — мытье теплой водой, тщательное высушивание, особенно между пальцами, использование увлажняющих кремов. Не стоит забывать про ношение удобной обуви, предотвращающей травматизацию стоп.
Как быть с вредными привычками?
Регулярное посещение подолога для профессионального ухода за ногами — еще один пункт профилактики. Пациенту необходимо отказаться от курения и злоупотребления алкоголем, которые ухудшают кровоснабжение конечностей.
Конечно же, параллельно с основными рекомендациями, обязательно поддержание оптимального веса и регулярная физическая активность для улучшения кровообращения. Только комплексное воздействие поможет регулировать прогресс диабетической стопы.